Dra. Bárbara Valdivia Correa
Médico Especialista en Gastroenterología y Endoscopía Gastrointestinal.
Miembro de la Asociación Mexicana de Gastroenterología y Endoscopía.
Servicio de Gastroenterología del Hospital Médica Sur.
Contacto: dravaldiviacorrea@gmail.com
La Dra. Bárbara Valdivia Correa es Miembro de la Asociación Mexicana de Gastroenterología y Endoscopía. Atiende a sus pacientes en un consultorio privado en el Hospital Médica Sur, ubicado en la calle de Puente de Piedra 150, en la colonia Toriello Guerra de la Ciudad de México, CDMX.
RESUMEN
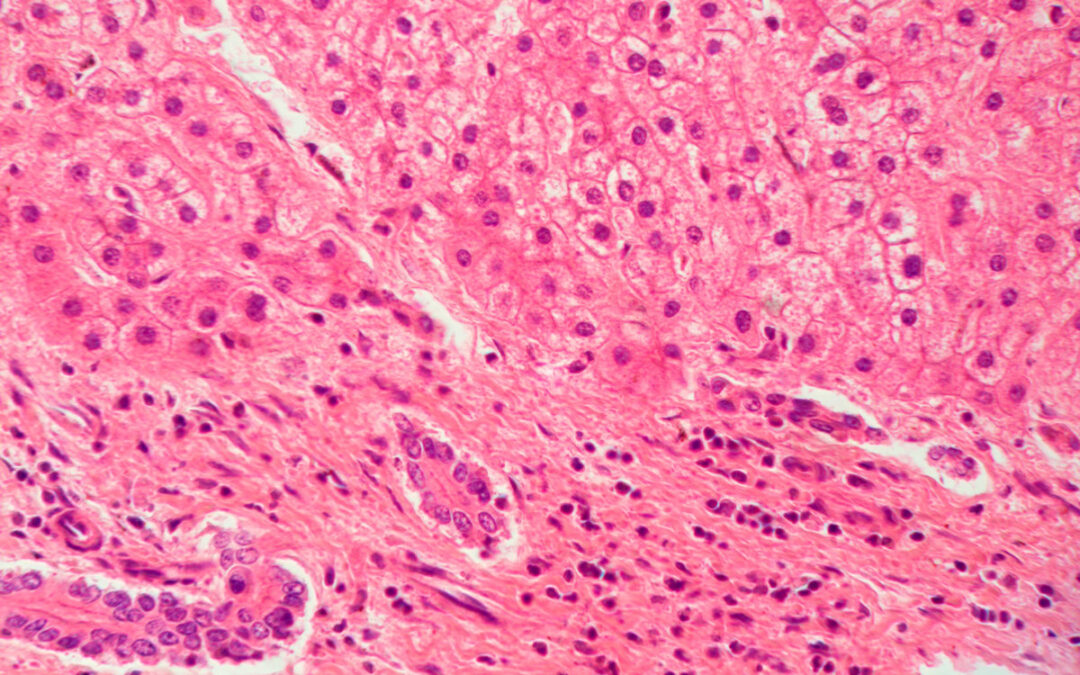
Los pacientes con enfermedad hepática crónica tienen una alta prevalencia de diabetes mellitus y esta, a su vez, puede acelerar la progresión de la fibrosis hepática a cirrosis, con tasas de mortalidad más altas entre los pacientes con cirrosis. Lo anterior ocurre, en gran parte, debido a infecciones e insuficiencia hepática. Por su parte, la prevalencia de la infección por virus de la hepatitis C parece ser mayor entre los pacientes cirróticos con diabetes, en comparación con la infección por alcohol y virus de la hepatitis B. Al tratar a estos pacientes, los médicos deben considerar ciertos aspectos importantes, como la reducción del aclaramiento de la insulina y el uso de agentes antidiabéticos orales en el hígado. De esta manera, el tratamiento de la diabetes en pacientes con enfermedad hepática crónica puede mejorar la supervivencia. En el presente artículo, la Dra. Bárbara Valdivia Correa da respuesta a planteamientos básicos para la atención de este tipo de pacientes en el primer nivel de atención médica.
PALABRAS CLAVE
Diabetes mellitus, intolerancia a la glucosa, cirrosis hepática, enfermedad hepática crónica, virus de la hepatitis C, atención primaria.
ABSTRACT
Patients with chronic liver disease have a high prevalence of diabetes mellitus and this, in turn, may accelerate progression of liver fibrosis to cirrhosis and may lead to higher mortality rates among cirrhosis patients. This occurs, in large part, due to infections and liver failure. On the other hand, the prevalence of hepatitis C virus infection appears to be higher amongst cirrhotics with diabetes when compared to alcohol and hepatitis B virus infection. In treating such patients, doctors should consider the reduced clearance of insulin and oral antidiabetic agents in the liver. In this way, treatment of diabetes in patients with chronic liver disease can theoretically improve survival. In this article, Dr. Bárbara Valdivia Correa responds to basic approaches for the care of this type of patients at the first level of medical care.
KEYWORDS
Diabetes mellitus, glucose intolerance, liver cirrhosis, chronic liver disease, hepatitis C virus, primary care.
1. ¿Qué tan común es la presencia de diabetes mellitus en los pacientes con cirrosis hepática en México y el mundo?
Es bien conocida la asociación entre diabetes mellitus (DM) y cirrosis hepática, pero las estimaciones de la prevalencia de DM en pacientes con cirrosis hepática varían ampliamente.
En una revisión sistemática se encontró una prevalencia global de DM del 31%. La prevalencia de DM fue más alta en pacientes con enfermedad hepática no alcohólica (56%), criptogénica (51%), hepatitis C (32%) o cirrosis alcohólica (27%).
En nuestro país, de acuerdo con los estudios publicados por García Compeán, la prevalencia reportada es de 30%. Sin embargo, esta cifra aumenta dramáticamente a más de 90% cuando se utiliza la curva de tolerancia a la glucosa como método diagnóstico.
2. ¿Con qué frecuencia se desarrolla daño hepático en el paciente con diabetes mellitus?
El hígado también es un órgano asociado con la diabetes mellitus (DM) porque tiene un papel crucial en la homeostasis de la glucosa. Por ejemplo, la diabetes mellitus se asocia significativamente con el desarrollo y la progresión de esteatosis hepática no alcohólica (NAFLD, por sus siglas en inglés).
Asimismo, la DM es un factor de riesgo para cirrosis hepática en sujetos con o sin antecedente de enfermedad hepática. La cirrosis hepática se puede presentar en el 17% de los pacientes que padecen DM, los cuales tienen tiene un riesgo de presentar cirrosis hepática de dos a tres veces mayor en comparación con pacientes sanos o con prediabetes, y en este contexto, la prevalencia de cirrosis hepática está surgiendo en todo el mundo.
3. ¿Qué participación tiene el virus de la hepatitis C en el desarrollo de diabetes mellitus como complicación de la cirrosis hepática?
El virus de la hepatitis C (VHC), la causa más predominante de insuficiencia hepática a nivel mundial, está asociado con el desarrollo de diabetes mellitus (DM) y resistencia a la insulina (RI), tanto in vivo como in vitro. La DM y la RI aumentan la incidencia de fibrosis, cirrosis y carcinoma hepatocelular (CHC). La mayoría de los estudios han revelado que los pacientes con VHC tienen un mayor riesgo de desarrollar diabetes tipo 2 (DT2), en comparación con los controles o los pacientes con hepatitis B. De la misma manera, los pacientes con DT2 son altamente propensos a resultados clínicos graves de VHC y una mayor progresión a fibrosis y cirrosis, lo que en última instancia conduce a HCC. El VHC interfiere con la vía de señalización de la insulina mediante la modulación de la expresión génica celular, como la regulación positiva del factor de necrosis tumoral de citoquinas inflamatorias-α, la hipofosforilación del sustrato del receptor de insulina-1 e insulina-2, la fosforilación de la proteína quinasa B (Akt), la regulación positiva de genes gluconeogénicos, acumulación de lípidos y selección de orgánulos de almacenamiento de lípidos.
4. ¿Qué aspectos debe tomar en cuenta el médico de primer contacto para la detección oportuna de diabetes mellitus en el paciente con cirrosis hepática?
Hay que tomar en cuenta que, debido a las alteraciones en el metabolismo de la glucosa en pacientes con cirrosis hepática, la prueba de glucosa en ayuno puede arrojar resultados falsamente bajos. Por esta razón, la prueba de tolerancia a la glucosa de dos horas debe ser el estudio diagnóstico ideal en casos de cirrosis compensada.
5. ¿Cuáles son las medidas básicas a considerar en el tratamiento de la diabetes del paciente cirrótico?
Hay que tener en cuenta que, dentro de las medidas no farmacológicas, no existen evidencia científica que aconseje un manejo dietético específico, aunque sí se recomienda realizar comidas frecuentes: más de cuatro (con una colación tardía), para controlar de manera más efectiva las concentraciones séricas de glucosa. La restricción de hidratos de carbono puede tener efecto benéfico sobre la hiperinsulinemia crónica, pero requiere la suplementación necesaria por vía oral de aminoácidos de cadena ramificada (BCAA, por sus siglas en inglés) para lograr un efecto clínico evidente. El ejercicio moderado durante 30 minutos a un 60% de capacidad máxima aeróbica puede mejorar la sensibilidad de la insulina. Respecto al tratamiento farmacológico, no existen estudios de seguridad y eficacia que apoyen el uso de sulfonilureas, por lo que no se recomienda su prescripción; sin embargo, no existe contraindicación para el uso de metformina, en cuyo caso los eventos de acidosis láctica son raros, y existe beneficio demostrado respecto a su uso sobre la mortalidad general y la asociada a complicaciones hepáticas. Asimismo, no existe amplia evidencia en cuanto a las dosis y preparación de insulina, pero parece que la insulina regular recombinante es la preparación ideal en casos de cirrosis compensada.
LECTURAS RECOMENDADAS
1. Lee WG, Wells CI, McCall JL, Murphy R, Plank LD. Prevalence of diabetes in liver cirrhosis: A systematic review and meta-analysis. Diabetes Metab Res Rev 2019;35(6):e3157.
2. Zuwala-Jagiello J, Pazgan-Simon M, Simon K, Kukla M, Murawska-Cialowicz E, Grzebyk E. Serum endocan level in diabetes mellitus of patients with cirrhosis and risk of subsequent development of spontaneous bacterial peritonitis. J Physiol Pharmacol 2019;70(3).
3. Yen YH, Kuo FY, Kee KM, Chang KC, Tsai MC, Hu TH, et al. Diabetes is associated with advanced fibrosis and fibrosis progression in non-genotype 3 chronic hepatitis C patients. Dig Liver Dis 2019;51(1):142-8.
4. Elkrief L, Rautou PE, Sarin S, Valla D, Paradis V, Moreau R. Diabetes mellitus in patients with cirrhosis: clinical implications and management. Liver Int 2016;36(7):936-48.
5. Wlazlo N, Sauerwein HP, Schoon EJ, Coen-Stehouwer CD, Bravenboer B. Diabetes mellitus and cirrhosis of the liver: a prognostically unfavorable combination. Ned Tijdschr Geneeskd 2011;155:A2213.
6. Pazhanivel M, Jayanthi V. Diabetes mellitus and cirrhosis liver. Minerva Gastroenterol Dietol 2010;56(1):7-11.
7. Park J, Kwon HJ, Sohn W, Cho JY, Park SJ, Chang Y, et al. Risk of liver fibrosis in patients with prediabetes and diabetes mellitus. PLoS One. 2022 Jun 2;17(6):e0269070.
8. Ashfaq UA, Khalid H. Mechanism of Hepatitis C Virus-Induced Diabetes Mellitus. Crit Rev Eukaryot Gene Expr. 2017;27(4):363-371.
______________________
Este artículo debe citarse como: Valdivia Correa B. Diabetes mellitus en pacientes con cirrosis hepática. Medicus 2023;4(24):1654-56.